
le 12 avril 2016
Des chercheurs découvrent un commutateur moléculaire permettant de créer des cellules efficaces, sensibles au sucre et libérant de l'insuline, dans une boîte de Pétri, offrant de l'espoir pour le traitement du diabète
Des chercheurs découvrent un commutateur moléculaire permettant de créer des cellules efficaces, sensibles au sucre et libérant de l'insuline, dans une boîte de Pétri, offrant de l'espoir pour le traitement du diabète
LA JOLLA — Les scientifiques de Salk ont résolu un problème de longue date en créant des cellules de remplacement pour les patients diabétiques. L'équipe a découvert un interrupteur d'énergie caché qui, une fois actionné, active les cellules pancréatiques pour qu'elles réagissent au glucose, une étape qui avait échappé aux recherches précédentes. Le résultat est la production de centaines de millions de cellules bêta humaines produites en laboratoire, capables de soulager diabète Chez la souris.
Pendant plus d'une décennie, des scientifiques du monde entier se sont efforcés de remplacer les cellules bêta pancréatiques défaillantes, responsables de la destruction immunitaire chez les enfants (diabète de type 1) ou du diabète associé à l'obésité chez les adultes (diabète de type 2). Bien que les cellules produites en laboratoire soient capables de produire de l'insuline, elles étaient lentes, voire incapables de réagir au glucose.
« Nous avons trouvé le commutateur énergétique manquant nécessaire pour produire des cellules bêta humaines robustes et fonctionnelles, transformant potentiellement cette découverte en un traitement viable pour le diabète humain », déclare Ronald Evans, co-auteur principal et directeur du laboratoire d'expression génétique de Salk. Ces nouveaux travaux ont été publiés dans Cell Metabolism sur Avril 12, 2016.
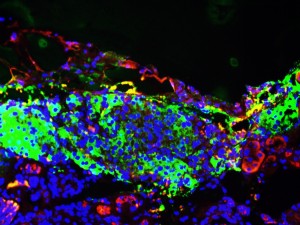
Cliquez ici pour une image haute résolution
Crédit : Salk Institute
La technologie Salk utilise des cellules pluripotentes induites (iPSC), une technique de cellules souches qui consiste à reprogrammer des tissus d'un patient, comme la peau, en d'autres types de cellules, comme celles du pancréas. Cette étape produit les cellules pré-bêta, qui produisent de l'insuline, mais ne sont pas encore fonctionnelles. Si plusieurs groupes de recherche ont atteint ce stade, la voie vers des cellules fonctionnelles n'était pas encore claire.
« Pour fonctionner efficacement, les cellules bêta pancréatiques doivent être capables de deux fonctions : réagir au glucose et produire de l'insuline », explique Evans, également chercheur au Howard Hughes Medical Institute et titulaire de la chaire March of Dimes en biologie moléculaire et du développement. « Jusqu'à présent, personne n'avait réussi à produire des cellules pancréatiques capables de ces deux fonctions à partir de patients humains. »

Cliquez ici pour une photo haute résolution
Crédit : Salk Institute
L'équipe Salk a étudié de près la biologie fondamentale d'une cellule bêta et a découvert plusieurs commutateurs moléculaires, appelés facteurs de transcription, désactivés, mais susceptibles de contrôler la transition vers un état pleinement fonctionnel. L'équipe Salk a découvert que le secret était un commutateur particulier que le laboratoire Evans étudiait depuis des années pour son rôle dans la signalisation cellulaire. Ce commutateur protéique, appelé ERR-gamma, s'est avéré crucial pour réveiller les cellules bêta silencieuses, capables de réagir au glucose et de libérer de l'insuline en conséquence.
« Cette avancée permettra une réponse insulinique mieux contrôlée que les traitements actuellement disponibles », explique Michael Downes, co-auteur principal et scientifique senior de Salk. « Auparavant, on ne savait rien du processus de maturation des cellules bêta. Nous avons examiné cette boîte noire et nous savons maintenant ce qui se passe. » Il ajoute que la technique de l'équipe est un moyen simple, rapide et peu coûteux de produire des cellules bêta pancréatiques humaines transplantables en boîte de Pétri génétiquement compatibles avec les patients.

Cliquez ici pour une image haute résolution
Crédit : Salk Institute
« En ajoutant ERR-gamma à des cellules bêta prédiabétiques en boîte de Pétri, nous avons réussi à créer une cellule bêta sensible au glucose », explique Eiji Yoshihara, premier auteur de l'article et chercheur associé à Salk. « Et lorsque nous supprimons ERR-gamma des animaux, la réponse au glucose est supprimée, ce qui prouve que ce facteur est le principal régulateur de la maturation de la cellule bêta. »
Mais ces cellules bêta peuvent-elles traiter efficacement le diabète ? Les chercheurs de Salk ont constaté que, effectivement, lorsque les cellules bêta matures étaient transplantées chez des souris diabétiques de type 1, la procédure permettait de guérir rapidement leur diabète. « J’espère que cela ressemblerait à ce qui se passerait en clinique : une fois le diabète diagnostiqué, une personne pourrait potentiellement bénéficier de ce traitement », explique Evans. « C’est passionnant, car cela suggère que les cellules en culture sont prêtes à être utilisées. »
Les chercheurs espèrent passer aux essais sur l’homme dans les prochaines années.
Les autres auteurs de l'article étaient Zong Wei, Chun Shi Lin, Sungsoon Fang, Maryam Ahmadian, Yasuyuki Kida, Tiffany Tseng, Yang Dai, Ruth T. Yu et Annette R. Atkins du Salk Institute ; et Christopher Liddle de l'Université de Sydney.
Le travail a été soutenu par le National Institutes of Health, le Fondation Glenn pour la recherche médicale, le Leona M. et Harry B. Helmsley Charitable Trust, Ipsen/Biomeasure, Institut californien de médecine régénérative (CIRM), La Fondation médicale Ellison, et grâce aux dons de Steven Kirsch et Steven et Lisa Altman.
Qu'est-ce qu'une cellule bêta pancréatique ?
Ce sont des cellules créées par le pancréas pour détecter la glycémie et produire de l'insuline, une hormone qui facilite le passage du sucre sanguin vers les cellules. Lorsque les cellules bêta pancréatiques sont absentes ou ne fonctionnent pas correctement, le diabète apparaît.
En quoi cette découverte est-elle différente des autres développements ?
Les scientifiques de Salk, du laboratoire de Ronald Evans, ont découvert un gène unique permettant de surmonter un obstacle crucial au développement de cellules bêta personnalisées et fonctionnelles pour les patients diabétiques. Cette découverte est la première à utiliser des tissus prélevés sur des patients pour cultiver des cellules bêta pleinement fonctionnelles et matures en boîte de Pétri.
Quand cette thérapie sera-t-elle disponible pour les humains ?
Les chercheurs de Salk ont terminé leurs études sur des souris et recherchent actuellement des partenaires industriels et des financements pour tester l'innocuité et l'efficacité avant de passer aux essais cliniques. Pour plus d'informations, veuillez contacter : communications@salk.edu.
Pour voir quels essais cliniques connexes sont en cours dans votre région, veuillez visiter : www.clinicaltrials.gov.
BLOG
Cell Metabolism
AUTEURS
Eiji Yoshihara, Zong Wei, Chun Shi Lin, Sungsoon Fang, Maryam Ahmadian, Yasuyuki Kida, Tiffany Tseng, Yang Dai, Ruth T. Yu, Christopher Liddle, Annette R. Atkins, Michael Downes et Ronald M. Evans
Bureau des communications
Tél: (858) 453-4100
presse@salk.edu
L’Institut Salk est un institut de recherche indépendant à but non lucratif, fondé en 1960 par Jonas Salk, inventeur du premier vaccin antipoliomyélitique sûr et efficace. Sa mission est de mener des recherches fondamentales, collaboratives et audacieuses pour relever les défis les plus urgents de la société, tels que le cancer, la maladie d’Alzheimer et la vulnérabilité de l’agriculture. Ces travaux scientifiques fondamentaux sous-tendent tous les efforts de recherche translationnelle, générant des connaissances qui permettent la mise au point de nouveaux médicaments et des innovations à l’échelle mondiale.